【膝が骨壊死!?】大腿骨内顆骨壊死とは?読み方から治療まで整形外科医が徹底解説!
掲載日:2025.07.16(最終更新日:2025.07.23)
先日、歌手のBoAさん(38歳)が骨壊死と診断され、手術を受けることが発表されました💭
膝の痛みが悪化し、病院で診察を受けたところ「大腿骨内顆骨壊死(だいたいこつないかこつえし)」との診断を受け、ライブツアーの中止を余儀なくされました。
この「大腿骨内顆骨壊死」という病名を初めて聞いた方も多いのではないでしょうか?🤔
整形外科専門医として、この疾患について分かりやすく解説いたします。

出典:wikipediaより/CC BY 3.0
1.🔍大腿骨内顆骨壊死とは?基本を理解しよう
2.🏥原因は何?なぜ骨が壊死するの?
3.🧬半月板後根損傷が注目される理由
4.😰症状は?どんな痛みが現れるの?
5.🔬診断はどのように行う?
6.🏥治療方法は?手術は必要?
7.💰手術費用はどのくらい?
8.🏃♀️予防方法はある?
9.❓よくある質問 Q&A
10.🏥ICD-10分類について
11.👩⚕️看護における注意点
12.🔮今後の展望
13.📝まとめ
🔍大腿骨内顆骨壊死とは?基本を理解しよう

📖読み方と基本知識
大腿骨内顆骨壊死の読み方は「だいたいこつないかこつえし」です。
この病気は、膝関節を構成する大腿骨(太ももの骨)の内側にある「内顆」という部分の骨組織が、血流不足により壊死(組織が死んでしまうこと)を起こす疾患です📚
食べ物が腐るというのはバイ菌(細菌)によるものですが、内顆骨壊死は血流不足が原因なんですね。
病気の特徴をチェック!
✅主に55歳以上の女性に多く発症
✅膝の内側に強い痛みが現れる
✅夜間痛が特徴的
✅進行性の疾患で早期発見・治療が重要
✅MRI検査で診断が可能
🏥原因は何?なぜ骨が壊死するの?
大腿骨内顆骨壊死の原因は完全には解明されていませんが、近年の研究により新たな知見が明らかになっています:
🔬主な原因
1. 血流障害
骨に栄養を供給する血管に問題が生じ、骨組織への酸素や栄養の供給が不足することで壊死が起こります[1]。
2. 機械的ストレス
膝関節への過度な負荷や繰り返しの負担が、骨の微細な損傷を引き起こし、結果として骨壊死につながる可能性があります。
3. 膝内側半月板後根損傷との関連🔍
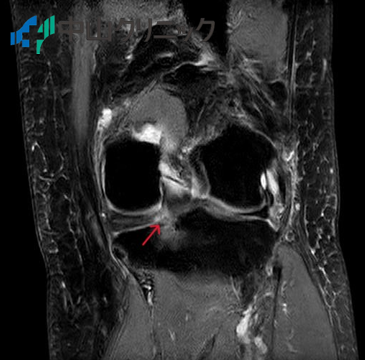
膝内側半月板後根損傷の様子
近年最も注目されている原因として、膝内側半月板後根損傷(Medial Meniscus Posterior Root Tear: MMPRT)との関連が明らかになってきました[2]。半月板の後根部分が損傷すると:
✅半月板の機能が著しく低下
✅膝関節内の荷重分散機能が失われる
✅大腿骨内顆への集中的な負荷が増加
✅結果として骨壊死が発症する
この発見により、従来「原因不明」とされることが多かった大腿骨内顆骨壊死のメカニズムが解明されつつあります[3]。
4. 年齢・性別要因
閉経後の女性に多く見られることから、女性ホルモンの減少も関与していると考えられています[4]。
🧬半月板後根損傷が注目される理由
膝内側半月板後根損傷は「半月板の機能的全切除」と同等の状態を引き起こします。半月板は本来、膝関節にかかる荷重を分散させるクッションの役割を果たしていますが、後根部分が損傷すると:
●荷重分散機能が完全に失われる
●大腿骨内顆に過度な圧力が集中
●骨への血流が阻害される
●最終的に骨壊死が発症
この理論により、多くの大腿骨内顆骨壊死症例で半月板後根損傷が併存していることが判明しています[5]。
😰症状は?どんな痛みが現れるの?
🚨典型的な症状
膝の内側の激痛🔥
大腿骨内顆骨壊死の最も特徴的な症状は、膝の内側に現れる激しい痛みです。この痛みは:
✅突然発症することが多い
✅夜間に強くなる傾向がある
✅歩行時に悪化する
✅安静にしていても痛みが続く
その他の症状
・膝の腫れ
・関節の動きの制限
・歩行困難
・階段昇降時の痛み増強
🔬診断はどのように行う?
📱診断の流れ
1. 問診・視診
症状の詳細な聞き取りと、膝関節の外見的な観察を行います。
2. 触診
膝の内側を中心に、痛みの部位や腫れの程度を確認します。
3. 画像検査
●X線検査:初期には異常が見つからないことも多い
●MRI検査:最も重要な検査で、早期診断が可能[6]
●CT検査:骨の詳細な構造を評価
🎯MRI検査の重要性
MRI検査では、骨壊死の範囲や進行度を正確に評価できます。
T1強調画像で低信号、T2強調画像で高信号を示す特徴的な所見が認められます[7]。
さらに重要なポイント🔍
MRI検査により、半月板後根損傷の有無も同時に評価できます。これにより、骨壊死の原因となった可能性のある半月板損傷を特定し、より適切な治療計画を立てることが可能になります。
🏥治療方法は?手術は必要?
大腿骨内顆骨壊死の治療は、病期や症状の程度、そして半月板後根損傷の有無により選択されます。
💊保存療法(手術以外の治療)
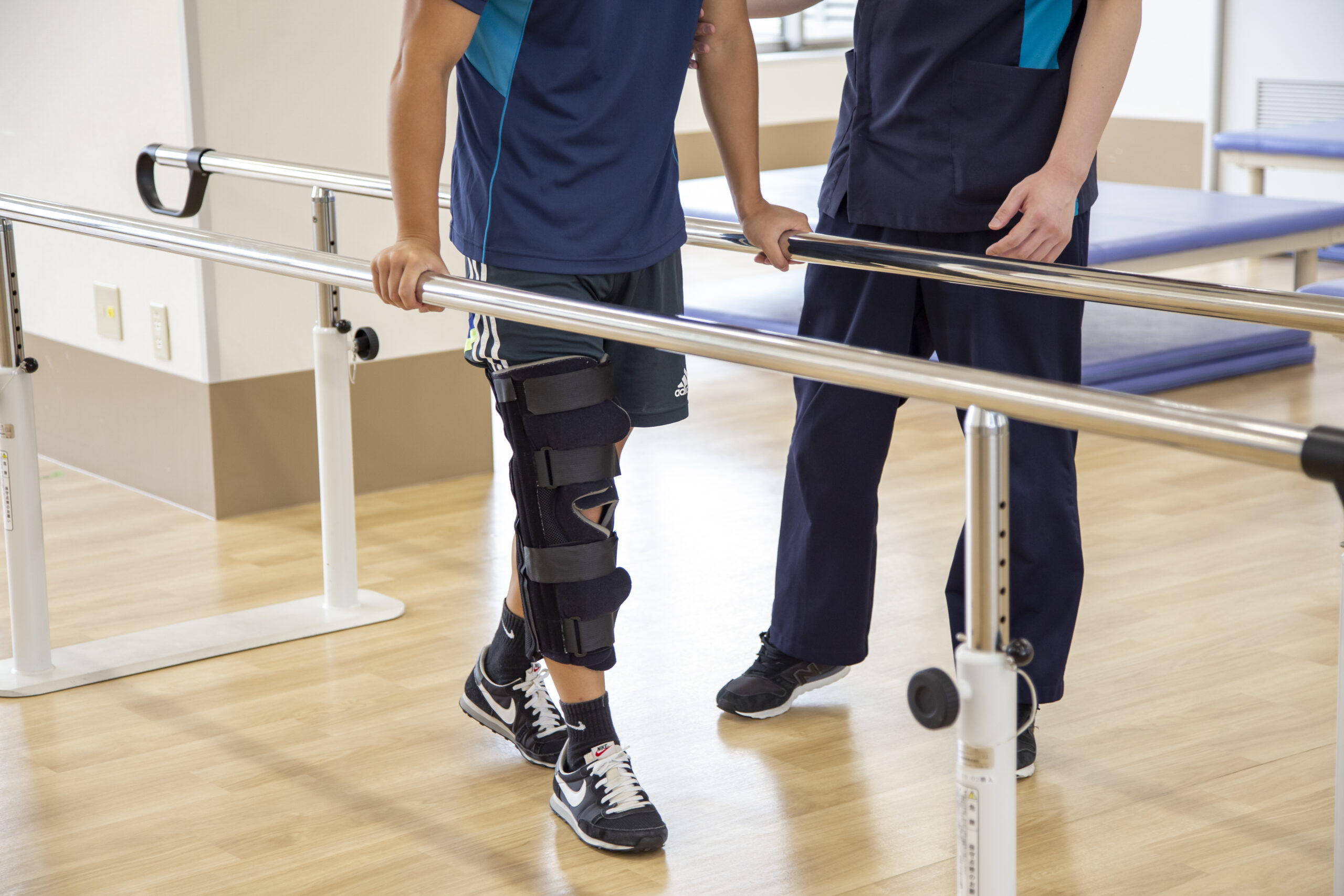
初期段階での治療選択肢
普段の生活でジャンプや重たい物を持つ、正座などひざに負担のかかる事は避けましょう。
✅薬物療法
・消炎鎮痛剤による痛み軽減
・ビスフォスフォネート製剤による骨代謝改善
✅理学療法・リハビリ
・膝関節の可動域訓練
・筋力強化運動
・歩行訓練
✅装具療法
・膝サポーターの使用
・歩行補助具の活用
🔧手術療法
保存療法で改善しない場合の選択肢
1. 半月板後根修復術🆕
半月板後根損傷が原因と判明した場合、根本原因に対する治療として半月板後根修復術が行われます。この手術により:
●半月板の機能を回復
●荷重分散機能を改善
●骨壊死の進行を抑制
2. 関節鏡手術
壊死した骨や軟骨の除去を行う低侵襲手術です。
3. 高位脛骨骨切り術
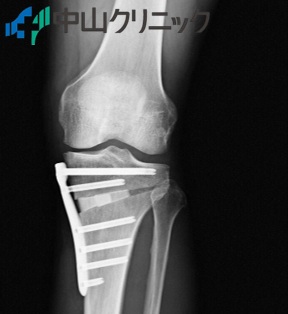
高位脛骨骨切り術後
膝の荷重バランスを改善する手術方法です[8]。
4. 人工膝関節置換術(UKA: Unicompartmental Knee Arthroplasty)
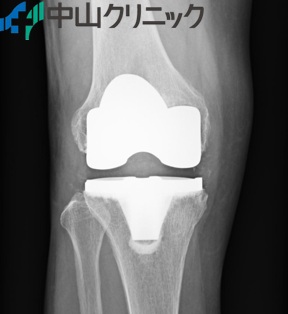
人工膝関節置換術後
進行した症例では、人工関節による治療が選択されます。
💰手術費用はどのくらい?
多くの患者さんが気になる手術費用について説明します:
💴費用の目安
保険適用での自己負担額
✅半月板後根修復術:約15-20万円
✅関節鏡手術:約10-15万円
✅高位脛骨骨切り術:約20-30万円
✅人工膝関節置換術:約30-40万円
※3割負担の場合の概算です。高額療養費制度の適用により、実際の負担額はさらに軽減される場合があります。
🏃♀️予防方法はある?
🛡️予防のポイント

✅適度な運動習慣
膝関節周囲の筋力を維持し、関節への負担を軽減
✅半月板を守る動作の意識
急激な方向転換や深いしゃがみ込み動作を避ける
✅体重管理
過体重は膝関節への負担を増加させるため、適正体重の維持が重要
✅カルシウム・ビタミンD摂取
骨の健康維持に必要な栄養素の適切な摂取
✅早期受診
膝の痛みが持続する場合は、早めの整形外科受診
❓よくある質問 Q&A

Q1: 大腿骨内顆骨壊死は難病指定されていますか?
A: 現在のところ、大腿骨内顆骨壊死は難病指定されていません。ただし、症状や治療に関する研究は継続的に行われています(足の付け根が痛くなる大腿骨頭壊死は難病指定されてます)。
Q2: 大腿骨内顆骨壊死と変形性膝関節症の違いは?
A: 大腿骨内顆骨壊死は骨組織の壊死が原因で、変形性膝関節症は軟骨の摩耗が主な原因です。症状は似ていても、治療方法が異なるため正確な診断が重要です[9]。
Q3: 半月板後根損傷があると必ず骨壊死になりますか?
A: 必ずしもそうではありませんが、半月板後根損傷は大腿骨内顆骨壊死の重要な危険因子です。早期発見・早期治療により骨壊死の発症を予防できる可能性があります。
Q4: リハビリはどの程度の期間が必要ですか?
A: 症状の程度により異なりますが、一般的に3-6ヶ月程度の継続的なリハビリが推奨されます。
Q5: 英語では何と言いますか?
A: 英語では “Osteonecrosis of the medial femoral condyle” または “Avascular necrosis of the medial femoral condyle” と表記されます。
🏥ICD-10分類について
医療従事者向けの情報として、大腿骨内顆骨壊死のICD-10コードは M87.0(特発性無血管性骨壊死)に分類されます。正確な診断コードの使用は、適切な治療と保険請求のために重要です。
👩⚕️看護における注意点
入院治療や手術を受ける患者さんの看護において重要なポイント:
✅疼痛管理の徹底
✅患肢の安静保持
✅循環状態の観察
✅感染予防対策
✅早期離床への段階的アプローチ
🔮今後の展望
大腿骨内顆骨壊死の治療は、半月板後根損傷との関連性の解明により大きく進歩しています。根本原因に対する治療法の確立により、従来よりも良好な治療成績が期待されています[10]。
さらに、再生医療や細胞治療の発展により、より効果的な治療選択肢が期待されています。幹細胞治療や成長因子を用いた治療法の研究が進んでおり、将来的には現在の治療成績をさらに向上させる可能性があります。
📝まとめ

大腿骨内顆骨壊死は、近年の研究により膝内側半月板後根損傷との密接な関連が明らかになった疾患です。この発見により、従来「原因不明」とされることが多かった本疾患の治療が大きく進歩しています。
BoAさんのケースのように、早期発見・早期治療が重要であり、膝の痛みが持続する場合は、迷わず整形外科専門医を受診することをお勧めします。レントゲンで異常なくても膝の痛みが続く場合はMRIで確認しましょう🌟
📚引用文献
- Yamamoto T, Bullough PG. Spontaneous osteonecrosis of the knee: the result of subchondral insufficiency fracture. J Bone Joint Surg Am. 2000;82(6):858-866.
- Foreman SC, Neumann J, Fotinos-Hoyer AK, et al. Association between degenerative changes at the medial meniscus posterior root and osteonecrosis of the femoral condyle. Radiology. 2017;284(2):453-462.
- Nakamura H, Masumoto K, Habata T, et al. Relationship between osteonecrosis of the medial femoral condyle and medial meniscus posterior root tear. J Orthop Sci. 2018;23(6):1071-1077.
- Satku K, Kumar VP, Chong SM, Thambyah A. The natural history of spontaneous osteonecrosis of the medial tibial plateau. J Bone Joint Surg Br. 2003;85(7):983-988.
- Sharma L, Chmiel JS, Almagor O, et al. Significance of preradiographic magnetic resonance imaging lesions in persons at increased risk of knee osteoarthritis. Arthritis Rheumatol. 2014;66(7):1811-1819.
- Narváez JA, Narváez J, Rodriguez-Moreno J, et al. Osteonecrosis of the knee: differences of plain radiography, CT, MR imaging, and scintigraphy. Eur Radiol. 1997;7(4):590-595.
- Ramnath RR, Magee T, Wasudev N, Murrah R. Accuracy of MRI for diagnosis of osteonecrosis of the knee. AJR Am J Roentgenol. 2006;187(6):1581-1584.
- Koshino T, Okamoto R, Takamura K, et al. Arthroscopy in spontaneous osteonecrosis of the knee. Orthop Clin North Am. 1979;10(3):723-734.
- Lecouvet FE, Vande Berg BC, Maldague BE, et al. Early irreversible osteonecrosis versus transient lesions of the femoral condyles: prognostic value of subchondral bone and marrow changes on MR imaging. AJR Am J Roentgenol. 1998;170(1):71-77.
- Moon HK, Han CD, Yang IH, Cha BS. Factors affecting outcome after arthroscopic treatment for osteonecrosis of the medial femoral condyle. Clin Orthop Relat Res. 2008;466(5):1133-1140.






